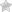Из статьи вы узнаете о замедлении внутрипредсердной проводимости: что это такое, какие виды нарушений есть, почему они возникают. Всегда ли замедление проявляет себя симптомами. В каких случаях и как лечить такую патологию.
Замедление внутрипредсердной проводимости – это начальная стадия снижения функции синусового узла (СУ), который в норме является источником электрического импульса, необходимого для сокращения сердечной мышцы. Поэтому замедление относят к нарушениям в проводящих нервных волокнах миокарда из группы «дисфункции синусового узла».
При патологии, под действием причинных факторов, наблюдается урежение частоты возникновения электроимпульса от СУ, что проявляет себя снижением числа сокращений миокарда (брадиаритмией или брадикардией). В зависимости от степени нарушения появляется замедление проводимости, вплоть до полного ее отсутствия или блокады на фоне остановки функции узла.
Такие изменения в сократительной деятельности сердечной мышцы ведут к снижению количества выбрасываемой крови и недостаточности кровотока во всех внутренних органах, что и проявляется клиническими симптомами патологии.
Ухудшение самочувствия есть не во всех случаях: умеренное замедление не влияет на функцию сердца, является физиологической особенностью у профессионально занимающихся спортом людей и части детей до достижения ими половой зрелости. Такие формы изменения частоты биения сердца не требуют никакого медицинского вмешательства.
Опасность представляют крайние формы нарушения работы СУ, особенно его полное выключение. При таком варианте болезни у пациентов есть симптомы патологии, которые ограничивают их во всех сферах жизни и могут стать причиной остановки сердечной функции. В этом случае патология требует проведения соответствующего лечения.
Нарушения в проводящих нервных волокнах миокарда, вызванные обратимыми причинами, могут быть полностью излечены при условии их полноценной коррекции. Кардиогенные причины обычно носят необратимый характер, вылечиться от них невозможно. Но проведение терапии или хирургического вмешательства позволяет избавить пациента от проявлений заболевания и сохранить качество жизни.
Проблемой нарушения проводимости в ткани сердца занимаются кардиологи, терапевты, аритмологи и сосудистые хирурги.
Классификация
Общие для всех видов нарушения функции синусового узла:
| Признак | Вид |
| По причине возникновения | Первичная: синдром слабости СУ, внутренняя |
| Вторичная: внешняя | |
| По форме проявления | Синусовая брадикардия |
| Остановка СУ | |
| Синусопредсердный (синоатриальный) блок импульса | |
| По течению болезни | Острая |
| Пароксизмальная или приступообразная | |
| Хроническая или постоянная | |
| По проявлениям | Бессимптомная |
| Симптомная |
В случае развития синоатриального блока классификацию дополняют степенью замедления проведения электроимпульса, если могут ее верифицировать. Учитывая сложности диагностики, обычно диагноз ограничивается дисфункцией СУ.
- 1 степень: нет симптомов заболевания, нет изменений на ЭКГ. Диагноз – случайная находка при прицельном исследовании функциональности СУ.
- 2 степень: проявления болезни могут отсутствовать, на кардиограмме определяют периодическое выпадение предсердных сокращений (зубец P).
- 3 степень: крайне опасное состояние с высоким риском фатального исхода, по электрокардиограмме неотличима от полной остановки СУ.
Нарушение проводимости по атриовентрикулярному узлу
АВ-блокада 1 и 2 степени означает, что проведение возбуждения к желудочкам от предсердий осуществляется с задержкой, но импульсы все же достигают желудочков. Полная блокада 3 степени свидетельствует о том, что ни один импульс к желудочкам не проходит, и они сокращаются отдельно от предсердий. Это опасное состояние, так как 17% всех случаев внезапной сердечной смерти обусловлены блокадой 3 степени.
Причины:
- Как правило, атриовентрикулярная блокада развивается при пороках, ишемической болезни сердца, в остром периоде инфаркта миокарда, при миокардите (воспалительном поражении миокарда), кардиосклерозе (замещение нормальной сердечной мышцы рубцовой тканью вследствие инфаркта миокарда, миокардита),
Симптомы:
- Блокада 1 и 2 степени может не выражаться симптомами, если имеется незначительное урежение пульса (50 – 55 в минуту),
- При блокаде 3 степени, а также, если наблюдается значительная брадикардия (менее 40 в минуту) развиваются приступы Морганьи – Эдемса – Стокса (приступы МЭС) – внезапная слабость, холодный пот, предобморочное состояние и потеря сознания на несколько секунд. Возможны судороги вследствие обеднения кровотока в сосудах головного мозга. Приступ требует оказания неотложной помощи, так как может вызвать полную остановку сердца и летальный исход.
На ЭКГ изображено выпадение желудочковых комплексов при нормальной частоте сокращений предсердий (количество зубцов Р больше, чем комплексов QRS)
Как проявляется болезнь
Нарушение внутрипредсердной проводимости может протекать абсолютно бессимптомно. Человек не испытывает никаких проблем в повседневной жизни, на работе. Урежение пульса – случайная находка, сделанная им самим или терапевтом при плановом медицинском осмотре. Дообследование помогает определиться с диагнозом.
При таком течении патология не требует лечения, необходим только регулярный контроль над здоровьем для исключения ухудшения в проводящих путях миокарда.
Другой вариант течения – это постепенное нарастание симптомов болезни и связанное с этим ухудшение физического состояния (хронический вид патологии).
Острая дисфункция узла имеет тяжелое, а в ряде случаев фатальное течение, необходимо срочное или даже экстренное медицинское вмешательство.
Симптомы патологии проведения электрического импульса связаны с тремя основными причинами:
- Недостаток поступления крови к сердечной мышце и тканям головного мозга.
- Неустойчивость давления в артериальной системе.
- Нарушение движения крови по обоим кругам кровоснабжения (большому – по всему организму и малому – легочному).
| Симптом | Его характер |
| Брадиаритмия (брадикардия) | Урежение частоты биения сердца менее 40 в минуту днем постоянной или временной (пароксизмальной) формы Чувство нерегулярности пульса
Короткие паузы или остановки сердцебиения |
| Утомление и слабость | |
| Нарушения сознания | |
| Высокое давление | Постоянное или кризовые скачки с низким эффектом от лекарственной коррекции |
| Дискомфорт, боли в сердце | От умеренного до выраженного характера Возникают при физическом перенапряжении или выраженном урежении пульса
Нет ответа на применение Нитроглицерина |
| Одышка | |
| Отеки | Вначале только в области стоп, позже распространяются выше |
После присоединения нарушения функции сердечной мышцы:
- рост объема живота за счет жидкости;
- снижение давления;
- появление одышки, усталости, дискомфорта в груди, обмороков без нагрузки, в покое.
Диагностика
В ходе опроса пациента выявляются характерные жалобы.
Осмотр по системам не несет никакой специфической информации для установки диагноза, кроме выявления факта редкого пульса и признаков недостаточности миокарда на поздних стадиях.
Для установки верной причины ухудшения самочувствия показано проведение дообследования.
| Диагностическая процедура | Признаки болезни |
| Электрокардиография (ЭКГ) | Изменения неспецифичны для дисфункции СУ, есть только признаки брадиаритмии:
|
| ЭКГ с вегетативными пробами (введение Атропина или его комбинация с Пропранололом) | |
| Электрофизиологическое исследование (ЭФИ) через пищевод – подавление активности СУ электроимпульсами высокой частоты (эффективность метода 30–69 %) | Низкая скорость восстановления синусового ритма (высчитывают по специальной формуле, учитывающей уровень стимуляции и время до первого самостоятельного импульса из СУ после прекращения воздействия тока) |
| Внутрисердечное ЭФИ – исследование проводят редко, так как эффективность практически равна неинвазивной процедуре | Те же изменения, что и при пищеводной методике |
| Рентген-исследование грудной клетки | |
| Ультрасонография сердца (УЗИ, ЭхоКГ) |
Возможные осложнения
Большинство заболеваний мышечного органа способствуют изменению его структуры.
А это, как правило, часто приводит к негативным последствиям:
- Одним из самых очевидных и распространённых ослож нений является брадикардия. При наличии этого диагноза, лечение будет несколько затруднённым. Дело в том, что в терапию нередко входит приём таких препаратов, как бета-блокаторы, которые весьма опасны при брадикардии.
- Нередко у больных возникает Мерцательная аритмия. Однако, это заболевание может протекать бессимптомно. В терапию, как правило, включены лекарства, которые разжижают кровь.
- При запущенных формах начинается развитие сердечной недостаточности. Это весьма опасное осложнение, которое проявляется весьма неприятными симптомами. Как правило, сердечная недостаточность практически не поддаётся лечению.
- Вследствие гипоксии развиваются заболевания других органов и систем, а в некоторых случаях и слабоумие.
Лечение
Замедление внутрипредсердной проводимости, которое никак себя не проявляет клиническими симптомами, не нуждается в проведении лечебных действий. Такие пациенты на постоянной основе наблюдаются терапевтом или кардиологом с целью исключения углубления патологии.
Полному излечению поддаются дисфункции СУ, вызванные внешними, полностью устраняемыми причинами (лечение зависит от конкретной причины). Если это невозможно или причина патологии связана с поражением миокардиальной ткани в зоне расположения узла, полного выздоровления нет. Патология проведения электроимпульса лишь нарастает во времени.
Наличие проявлений патологии, влияющих на жизнь и работу пациента, – показание к установке электрокардиостимулятора. Это – единственный метод лечения нарушения функции проведения возбуждения от СУ.
Если урежение ритма имеет острый характер с явлениями шока (низкое давление, признаки низкого кровотока в миокарде и головном мозге), проводят временную наружную стимуляцию сердечной деятельности и готовят пациента к имплантации постоянного искусственного водителя ритма.
Блокада
– это замедление или полное прекращение проведения электрического импульса по какому-либо отделу проводящей системы сердца. Причинами блокад служат воспалительные или дегенеративные изменения в миокарде, захватывающие участки проводящей системы.
Если имеет место лишь замедление проведения или периодически возникающее прекращение проведения, говорят о неполной блокаде.
Полное прекращение проведения всех импульсов свидетельствует о возникновении полной блокады.
В зависимости от места, в котором произошло нарушение проводимости, различают синоаурикулярную, внутрипредсердную, атриовентрикулярную и внутрижелудочковые блокады.
Синоаурикулярная (синоатриальная) блокада – это нарушение проведения электрического импульса от синусового узла к предсердиям.
На ЭКГ:
-периодическое выпадение полного сердечного цикла Р-QRST (одного или более):
-увеличение паузы между двумя соседними комплексами (R-R) в 2 или более раз.
Прогноз
Прогноз при замедлении внутрипредсердного проведения зависит от степени нарушения:
- Умеренные бессимптомные формы не влияют на продолжительность жизни, позволяя вести привычную жизнедеятельность.
- Хронические симптомные виды требуют установки искусственного стимулятора сердечной деятельности – выживаемость пациентов из этой группы в течение 10 лет после операции более 60 %.
- Острые варианты брадиаритмии характеризует высокий риск летального исхода и развития нарушения кровоснабжения в головном мозге, сердце с последующей инвалидизацией.
Профилактика
Профилактика патологий сердечно-сосудистой системы направлена на:
- соблюдение режима сна и бодрствования;
- устранение рисков стрессовых ситуаций;
- изменение образа жизни с отказом от вредных привычек.
Полезными оказываются умеренные физические нагрузки (преимущественно водные процедуры). Для профилактики аритмии очень важно соблюдать диету. Питание исключает соленую, жирную и острую пищу, кофе и крепкий чай. Не стоит увлекаться жидкостью. Нужно выпивать 1-2 литра воды в сутки. Также важно обогатить рацион витаминами и микроэлементами.
При генетической предрасположенности к патологиям, наличии их в анамнезе очень важно регулярно посещать кардиолога и проходить полное обследование. Обязательно включать в программу такие исследования, как:
- общий анализ крови;
- ЭКГ;
- ЭКГ под нагрузкой.
Обследование не займет у вас много времени, но позволит предупредить развитие патологии и возникновение осложнений.